OBSTETRIQUE - XXXIX
Article complet du vendredi 31 janvier 2020 :
CLINIQUE OBSTETRICALE - XXXIX
• Richard-Alain JEAN, « Clinique obstétricale égyptienne – XXXIX . Les accouchements divins, royaux et humains (5) Les textes (3) les Textes médicaux (1) », dans Histoire de la médecine en Égypte ancienne, Paris, 31 janvier 2020.
Note : Si l’écriture ou la figure est invisible, cliquer au centre du cadre [ ? ] , tout devrait alors réapparaître, si non, poursuivre la lecture et attendre un moment avant de recliquer sur chaque cadre manquant. Ce phénomène provient de la « gestion mémoire » du Blog, et de son succès auprès des lecteurs qui consultent le même article en même temps (!)
NB : Les renvois des notes sont signalés en tailles variables indépendamment de notre volonté, en raison d'un bug d'insertion non résolu à ce jour d'un texte Word dans le logiciel receveur de Canalblog.com. La hauteur des espaces interlignes est devenue aléatoire et parfois trop importante sans qu'il soit possible pour le moment de mieux les régler.
CLINIQUE OBSTÉTRICALE ÉGYPTIENNE – XXXIX
LES ACCOUCHEMENTS DIVINS,
ROYAUX, ET HUMAINS (5)
LES TEXTES (3)
LES TEXTES MÉDICAUX (1)
Richard-Alain JEAN
Nous trouverons ainsi non classées, des prescriptions internes, locales, et externes.
Nous aborderons ensemble ici deux médications internes à prises per os qui dépassent la demande ocytocique présumée en première lecture rapide, pour laisser apparaître après analyse serrée de l’ensemble, une démarche thérapeutique de réanimation médicale sur fond dystocique.
Bien entendu, plusieurs de ces médications pourront être ordonnées simultanément en fonction des besoins thérapeutiques, et de la gravité de la situation. Nous noterons alors une certaine graduation.
2
1. Les prescriptions internes
En ce qui concerne les prescriptions internes, seule la voie entérale était à l’époque accessible : soit par administration orale, soit par administration rectale. Le mode d’action des médicaments est alors systémique. Ainsi, les formulations données par voie générale pouvaient agir dans tout l’organisme.
« soude » [4] membre de la famille des Chénopodiacées, comme Atriplex L., ou, Salsola L. Or, Atriplex L. est bien attestés aux époques pharaoniques (Ch. de Vartavan, V. Asensi Amorós, 1997, p. 46). Et, Salsola baryosma (Schult.) Dandy. est au moins attestée au Paléolithique (Ch. de Vartavan, V. Asensi Amorós, 1997, p. 231). Il s’agit très probablement ici, comme nous l’avions déjà indiqué, de l’arroche. Je renvoie pour cela à notre étude antérieure : R.-A. Jean, A.-M. Loyrette, « À propos des textes médicaux des Papyrus du Ramesseum nos III et IV, II : la gynécologie (1) », dans S.H. Aufrère (éd.), Encyclopédie religieuse de l’Univers végétal (ERUV III), OrMonsp XV, Montpellier, 2005, p. 382-406 (pRam. III A 7-8). Pour une utilisation locale, voir : R.-A. Jean, A.-M. Loyrette, La mère, l’enfant et le lait en Égypte Ancienne. Traditions médico-religieuses. Une étude de sénologie égyptienne (Textes médicaux des Papyrus du Ramesseum n° III et IV ), édité par S.H. Aufrère, Collection Kubaba – Série Antiquité – Université de Paris 1, Panthéon Sorbonne, L’Harmattan, Paris, 2010, p. 368-369 (pBerlin 18. 2, 4-5). En obstétrique égyptienne pharaonique, seule cette graphie est utilisée pour une plante vraisemblablement maritime, salée, et sauvage, pour laquelle nous avons proposé Atriplex litoralis L. (comme en coprologie), car moins forte que des Salsola L (p. 388). Le type de plante graphié sous cette forme est mentionné dans deux formules, une orale, et une locale, probablement prescrites simultanément en cas de dystocie à l’étiologie non déterminée (pEbers. 801. 94, 15c-16b et 802. 94, 16c-17b). Aucune action ocytocique des chénopodiacées n’est encore connue à ce jour, mais la soude a été reconnue pour abortive : par exemple selon les arabes « elle expulse l’embryon, mort ou vif » (Avicenne rapporté par Ibn el Beithar, n° 87). Ceci n’est certes pas sans danger pour la mère et pour l’enfant si on l’utilise pour hâter un accouchement. Cette indication ne devait être portée que dans des cas qui le réclamaient fortement. En fait, les genres Atriplex L. par voie orale (arroche), et Salsola L. (soude commune) par voie locale, seraient moins toxiques à dose convenable (pEbers 802. 94, 16c-17b). Les Égyptiens devaient ainsi utiliser une « soude » au sens de la reconnaissance végétale du temps, et en fonction des disponibilité locales : donc ici, des « akènes frais d’arroche » (Atriplex litoralis L.).
3
De plus, cette quantité médicamenteuse concentrée administrée par prises journalières fractionnées et renouvelables selon le tableau clinique, semble être la plus indiquée pour être véritablement active. Ce volume n’exclut pas d’autres prises liquidiennes supplémentaires (eau, bouillons de légumes, protéines de viandes, gélatines animales) que l’on trouve ailleurs dans les papyrus.
(d) C’est-à-dire ici, un miel liquide naturel d’abeilles prélevé à froid par pesanteur (miel vierge simplement égoutté des gâteaux) : non chauffé, sans cire de ruche, ni d’aucun autre produit, et donc non cristallisé (à l’état fluide). Selon les disponibilités des végétaux butinés, des qualités de leurs nectars dépendants de leur compositions chimiques, et des natures des sols, les miels d’Égypte sont acides, neutres, voir plus rarement légèrement alcalins [6] (miel vierge, blanc, mis en rapport avec le natron ? miels de Chénopodiacées ?). Ceux que nous avons explorés possédaient une osmolarité moyenne de 4,19 mosm/mg (les valeurs individuelles des échantillons provenant du delta étaient de 4,15, 4,26, 4,16). Rapporté en 1, l’osmolarité est de 6243 mosm/l [7]. Cette osmolarité très élevée du miel seul (20 fois par exemple de la valeur plasmatique) permet entre autres choses de rendre compte d’une lyse cellulaire partielle libératrice facilitant les processus de diffusions des composants des fruits ajoutés, comme des akènes d’Atriplex, dans la masse, et au bout d’un moment : celui de la mise en contact qui correspond à un temps de macération puis d’expression. De cette manière, le temps de macération utile sera d’autant plus réduit que le milieu d’accueil sera plus approprié (pH, osmolarité, capacités enzymatiques ...)
Les quantités requises des ingrédients retenus pour cette formulation sont égales : 1 partie de fruit (akène d’une soude) pour 1 partie de miel fluide non modifié. Un miel de seconde qualité obtenu par rinçage avec de l’eau serait moins efficace pour cette opération, et rapporterait une composante thérapeutique finale moins riche en éléments importés du végétal pour un temps de contact équivalent. Les praticiens propharmaciens devaient savoir, par habitude professionnelle, mesurer ces potentialités en fonction des différentes qualités des ingrédients disponibles selon le terrain, la flore, les saisons, et les moyens financiers accessibles (pour le roi dans le palais, dans les temples, et auprès des particuliers).
4
ni macération plus longue. Ce type de manipulation limite en effet pour cette plante, nous le savons maintenant, la diffusion des molécules les plus toxiques en trop grand nombre [8], évitant ainsi les effets secondaires (convulsions…) [9], tout en laissant passer une quantité acceptable d’éléments capables d’augmenter la salinité libérée et la richesse en autres composants dans la solution sucrée recueillie au final. Il s’agit donc d’une optimisation technique « près-galénique », obtenue pas-à-pas par empirisme, mais qui se confond quelquefois, et comme maintenant, avec la menée progressive de véritables essais cliniques décrits de phase I et II dans leurs versions modernes : nous en avons encore dans cette formulation, un autre exemple prémonitoire et remarquable.
(f) La médication journalière est renouvelable sur prescription, d’une façon concomitante ou non avec une autre prescription interne. Il est ici admissible que le médecin ou la sage-femme, ordonne cette première médication interne comme traitement de première intention d’un risque de déséquilibre général comme nous allons le voir.
Pharmacodynamie – S’agissant d’une médication interne, si on la rapporte simplement à la prescription des fruits d’une soude telle que l’arroche prise à parts égales avec du miel (1/1), par son apport en sel (sodium ≈ 7,53 % ou plus) et autres minéraux utiles en plus petites quantités (potassium ≈ 2,6 %, calcium ≈ 0,68 %, magnésium ≈ 0,49 %, phosphore ≈ 0,26 % …) [10], son action biologique première ne peut que correspondre à un apport électrolytique – ce qui favorise l’équilibre tensionnelle artériel menacé, soutient donc le cœur, et, par son apport en sucres dont du glucose directement assimilable par l’organisme, à un maintien de la glycémie, à une supplémentation – ce qui améliore les fonctions cardiaques, ainsi que les actions dynamiques musculaires striées et par répercussion la fonction respiratoire fatiguée, et celles motrices lisses épuisées par trop d’efforts, d’où aussi une certaine action sur l’utérus (plus une action neurotonique [11] ?) Nous nous trouvons ainsi devant une véritable thérapeutique réanimatrice [12] davantage qu’ocytocique directe, et qui est prévue pour faire supporter un accouchement trop long à une parturiente qui montre des premiers signes cliniques de détresse.
5
Le choix végétal, bien que techniquement plus difficile à manipuler [13], plutôt que minéral (sel de mer), se justifie par la présence des autres minéraux naturellement présents dans la plante (K [14] …).
Théodynamie – On peut se demander si l’aspect général des Chénopodiacées n’aurait pas inspiré un rapport avec le soleil en raison de ses structures rayonnantes et chatoyantes, et surtout, son goût salé mis en rapport avec la pureté défendue par les carbonates alcalins que représente le natron minéral extrait de ces plantes. Les miels blanc ou doré, eux, et comme nous l’avons déjà vu plusieurs fois, sont incontestablement porteurs d’un élément majeur royal et donc d’essence solaire, dans un contexte héréditaire divin de la transmission légale du pouvoir à l’héritier légitime. Tout concorde donc avec la première naissance obstétricale que représente l’accouchement maternel souhaité sur le modèle idéal de celui d’Isis enfantant Horus, et, la re-naissance osirienne confiée aux formes utérines de Nout.
Le choix végétal, plutôt que minéral plus simple à mettre en œuvre (sel de mer), peut initialement, et avant les études égyptiennes menées par empirismes successifs sur l’homme, s’expliquer par la supériorité supposée classiquement engendrée par sa nature solaire.
Commentaire – En faisant, comme nous l’avons vu, attention aux risques secondaires provoqués par un surdosage nocif d’éléments neurotoniques mais suffisamment évité par un temps de macération pas trop prolongé décrit ci-dessus (note e), cette médication – associée bien entendu à une prise hydrique plus importante qu’à l’accoutumée, décidée à la demande de la mère qui a chaud et soif, et augmentée sur l’appréciation des praticiens témoins du tableau clinique objectif qui le réclame (pouls, signes cutanés, agitation, …), représente le tout début d’un véritable procédé de réanimation médicale avant l’heure, où nous administrons aujourd’hui par voie parentérale à l’aide d’injection intraveineuse, toute une suite de perfusions salées isotoniques (0,9 %) ou hypertoniques (10 % à 20 %), et glucosés isotoniques (5 %) ou hypertoniques (10 % … et jusqu’à 50 % en ampoules), en ajoutant du chlorure de potassium selon le ionogramme sanguin – ou, en utilisant des anciennes solutions polyioniques de Ringer [15] contenant elles aussi du glucose (0,11 à 5,5 %), du chlorure de sodium (0,6 à 0,8 %), du chlorure de potassium (0,02 à 0,03 %), du chlorure de calcium (0,01 à 0,03 %), du bicarbonate de sodium (0,02 %) maintenant remplacé par du lactate. La composition de cette médication pharaonique se rapproche par exemple des solutés actuels polyioniques formule 1A G5 Baxter, ou du Compensai 12 G 5 Braun Fandre. Cette thérapeutique moderne, indiquée en cas de déshydratation extracellulaire, dans les hypovolémies, les chocs hémorragiques, est donc en beaucoup de points comparable à cette très ancienne prescription égyptienne. Cette pratique est donc légitime.
6
 Ainsi, nous avons vu que bien utilisée, la monothérapie locale est rafraîchissante. Elle doit pouvoir constituer un élément de confort aux moments de la préparation à l’accouchement et quand la volonté des utilisateurs consiste à essayer de bien prévoir celui-ci. En revanche, mal utilisée ou avec d’autres intentions, l’effet peut en être changé, la menthe devient abortive (p. 7). Nous savons qu’en esprit, tout abortif peut être considéré comme avoir également le pouvoir supposé de hâter un accouchement. C’est une constante en éthnopharmacologie. Dans ce texte, c’est l’extrait qui est absorbé.
Ainsi, nous avons vu que bien utilisée, la monothérapie locale est rafraîchissante. Elle doit pouvoir constituer un élément de confort aux moments de la préparation à l’accouchement et quand la volonté des utilisateurs consiste à essayer de bien prévoir celui-ci. En revanche, mal utilisée ou avec d’autres intentions, l’effet peut en être changé, la menthe devient abortive (p. 7). Nous savons qu’en esprit, tout abortif peut être considéré comme avoir également le pouvoir supposé de hâter un accouchement. C’est une constante en éthnopharmacologie. Dans ce texte, c’est l’extrait qui est absorbé.
(c) Cf. supra : pEbers 801. 94, 15c-16b, note (c), première partie, mêmes éléments.
Si l’on reste sur cette définition de base qui est la plus courante, ce volume doit être ingéré par prises journalières fractionnées sur quatre jours, soit : 480 cc x 3 ingrédients = 1400 cc / 4 j = 360 cc par jour environ, soit, si l’on tient compte du volume perdu en raison du tassement incomplet des ingrédients solides, un volume utile avoisinant 300 cc / 24 H. Réparti dans chaque journée, ce dosage nous indique que dans ce cas, le vin utilisé dans cette formulation garde un rôle de solvant alcoolique, et que l’on doit donc trouver au moins une partie des actions thérapeutiques recherchées dans des principes actifs qui sont exclusivement solubles dans ce milieu.
7
 p. 142-143. Charpentier1981, n° 1221 p. 732 « une plante médicinale inconnue » . Comme les Chénopodiums que nous avons déjà étudiés, cette plante est utilisée comme vermifuge, antiseptique, anti-acide digestif, ou comme régulateur abdominal et cardiaque ... Voir le tableau 2 (Fig. 10). Ces thérapeutiques sont donc tout à fait compatibles avec un composé issu d’une « soude ». Or, nous savons que les Chénopodiacées sont bien attestées en Égypte antique depuis le Néolithique (de Vartavan, Asensi Amorós 1997, p. 72-75), et encore aujourd’hui (Boulos 1999, I, p. 92-129). Le contexte général nous indique aussi que toutes ces plantes étaient communes tout le long de l’histoire en Égypte. Elles ont même été exportées.
p. 142-143. Charpentier1981, n° 1221 p. 732 « une plante médicinale inconnue » . Comme les Chénopodiums que nous avons déjà étudiés, cette plante est utilisée comme vermifuge, antiseptique, anti-acide digestif, ou comme régulateur abdominal et cardiaque ... Voir le tableau 2 (Fig. 10). Ces thérapeutiques sont donc tout à fait compatibles avec un composé issu d’une « soude ». Or, nous savons que les Chénopodiacées sont bien attestées en Égypte antique depuis le Néolithique (de Vartavan, Asensi Amorós 1997, p. 72-75), et encore aujourd’hui (Boulos 1999, I, p. 92-129). Le contexte général nous indique aussi que toutes ces plantes étaient communes tout le long de l’histoire en Égypte. Elles ont même été exportées.
L’étymologie du mot doit provenir de la couleur blanche de la râpure ou de la poudre d’os qs. L’os blanchi par les natrons naturels ou artificiels confirme cette impression. La poudre d’os calcinée aura le même aspect que la cendre des Chénopodes, et une fois lavée comme la soude végétale, elle contient visiblement du carbonate de calcium blanc cristalisable comme les natrons. Cette discrimination/association-nature/dénomination (passage d’un état animal à un composé minéral) nous montre encore une fois que la chimie est bien née en Égypte – j’aurais l’occasion d’en reparler.
Le produit médicinal lavé devait être servi, depuis les laboratoires des temples, en poudre, ou compacté sous la forme de boulettes, comme les boulettes de natron minéral non lavé. Nous aurions ainsi deux produits alcalins solides officinaux différents, dont l’un, le végétal, considéré comme plus doux serait considéré comme plus facile à prescrire per os. Ce qui est logique et basé sur la simple observation physique : état pulvérulent, cristaux, couleur, dissolutions, impression cutanée, goût … Ainsi, comme je l’ai déjà indiqué ailleurs, nous assistons à l’éclosion des préparations près-galéniques.
 Il s’agit ici d’un vin ordinaire de raisin titrant entre 10° et 15° d’alcool. Il était possible de faire encore monter un peu les degrés.
Il s’agit ici d’un vin ordinaire de raisin titrant entre 10° et 15° d’alcool. Il était possible de faire encore monter un peu les degrés.
À cette dose journalière étendue, ce n’est pas simplement l’effet d’ébriété relaxante et désinhibante qui est ici recherché, mais le pouvoir chimique dissolvant de cette solution hydro-alcoolique (Cf. supra, note c).
8
Nous savons en physique que plus un composé est polaire, plus il est soluble dans l’eau. Ainsi, les sels minéraux qui sont des composés polaires sont souvent solubles dans l’eau, mais plus rarement dans l’alcool comme par exemple le CaCo3 ou l’iode ... Les molécules organiques, elles, sont moins polaires et sont souvent solubles dans l’alcool, mais plus rarement dans l’eau. Les composés aromatiques de cette plante, comme par exemple le linalol, le 1,8-cinéole, l’a-pinène sont solubles dans l’huile et l’alcool, tout comme par exemple les phytostérols (b-sitostérol, campestrol, stigmastérol) …
(f) Cf. supra : pEbers 801. 94, 16b, note (e), première partie, mêmes éléments.
Dans cette préparation médicinale correspondant à une tisane froide hydro-alcoolique prise sous la forme d’un macérat limité, le volume égal de chaque ingrédient est mélangé sans chauffage avec le même volume de vin (1/1/1). Certains composés des deux ingrédients sont solubles dans l’eau, et d’autres, dans l’alcool. Ainsi, leurs éléments chimiques diffuseront dans ce milieu liquide mixte avant son filtrage. Le tout sera également ici probablement compressé dans un linge pour être filtré. Et ceci, pour un temps de préparation ne dépassant pas une partie de la journée, c’est-à-dire, juste suffisamment de temps à l’expérience du médecin, qui ne prescrit à aucun moment pour cette prescription, ni broyage, ni cuisson. Cette manière de manipulation limite en effet la diffusion des molécules en trop grand nombre, tout en laissant passer une quantité acceptable d’éléments thérapeutiques.
De plus, cette solution alcoolique résistera mieux à la prolifération bactérienne toujours à craindre dans ce type de préparation.
(g) Cette prescription prévue sur quatre jours est renouvelable dans les mêmes conditions que celles énoncées précédemment (Cf. supra, pEbers 801. 94, 15c-16b, note f). Par contre, la médication qui est ici trop puissante pour ne pas être dangereuse, devait être réservée au médecin seul, ou bien à la sage-femme en son absence et en cas d’urgence vitale absolue. Jamais à l’entourage.
Détermination taxonomique. – En ce qui concerne la plante qsntt (qstt), seules les indications de cette plante semblent survivre à un vieux souvenir égyptien et être rattachées à une remplaçante qui elle-même se déclinera jusqu’à six fois pour une même famille végétale, ou conservera la même appellation pour une toute autre plante, par exemple à l’époque médiévale. Au total, les médecins s’y perdront un peu … Je reviendrai aussi ailleurs sur des confusions techniques alexandrines où se croisèrent de multiples notions thérapeutiques locales et étrangères – les pharmacopées se télescopant parfois à la faveur des mêmes indications médicales initiales (avec un aspect financièrement plus rentable pour les marchands qui tentaient de ravir au maximum le marché ?)
9
En effet après recherches, l’origine locale égyptienne de la plante est perdue pour beaucoup d’auteurs classiques – ils se trouvaient alors semble-t-il déjà ainsi devant deux familles de sources opposées l’une à l’autre (l’une grecque aromatique étrangère, et l’autre, commune originelle égyptienne natronnée : soude végétale). Déjà pour Théophraste, le coût du κόστος listé dans les « aromates » était réputé exorbitant (RP, IX, 7, 3) [16]. Il s’agissait donc d’une plante rare et plus exotique. Diodore de Sicile, site un costus provenant d’Arabie (L. II, 49 = XLIX).
Par contre, Celse indique cette plante plusieurs fois (L. III, 21 ; IV, 14 ; V, 3, 5, 18, 20, 23, 24, et 27 ; VI, 6) [17], dont une fois « gros comme une fève d’Égypte », contre les chocs graves provoqués par des morsures de serpent (27, 6,24), et se rapprochant ainsi de la thérapeutique réanimatoire de notre texte. En interne encore, il l’utilise contre les douleurs aiguës digestives dues aux indigestions (IV, 14), comme le bicarbonate. L’auteur le donne encore en externe pour « maturatif », et, comme « détersifs » (V, 3, et 5), comme nos indications pharaoniques locales du natron. Celse semble bien avoir donc entre ses mains, une médication d’origine égyptienne non dénaturée, et provenant très vraisemblablement de textes grecs recopiés à Alexandrie à partir d’authentiques papyrus médicaux égyptiens.
Pour Pline l’ancien, qui compte une espèce blanche, et une autre noire, la plante correspond à « Une racine et une feuille (qui) sont à un haut prix dans l’Inde. La racine est celle du costus (Costus arabicus, L.) ; elle a un goût brûlant, une odeur exquise ; le reste est sans emploi … » (L XII, 25 ; + L XIV, 107 pour l’hypocras ou vin d’Hippocrate) [18]. Soranos (III, 8, 66) [19] ne l’utilise qu’une fois pour rétablir les règles dans les « hydatides ». Cette plante ne correspond donc plus à tous au « κόστος » de Dioscoride (I, 15), et qui en compte 3 sortes, et dont l’une devait être initialement une plante blanche amère utilisé en gynécologie-obstétrique, puis comme vermifuge, et modificateur respiratoire comme il en a le souvenir à partir d’autres sources locales égyptiennes, mais plantes, provenant toutes à son époque croyait-il en raison des dires des auteurs classiques, d’Arabie.
Dans le pMéd.Copte.Méshaîkh, le ⲕⲟⲩⲥⲧ « costus » est employé per os en gastro-entérologie (416-417) [20]. Nous sommes plus proche de l’ancienne tradition locale. Quant au ⲕⲟⲩϣⲧ « costus blanc » (costus arabique ?), il est utilisé, lui, en ophtalmologie (LXXXV) [21].
Avicenne dit, avec la gomme ammoniacale, que le costus « réchauffe et ne purge pas », dans le chapitre « Rendre la santé aux malades avec des drogues » (1059) [22].
Au XIIe siècle, Maïmonide site la plante qousth (338) [23].
Au XIIIe siècle, Ibn al-Baytar rend Dioscoride, donne des détails (1785 ; 1788 ; 1790 ; 958) [24], et fait mémoire plus loin d’un qousth bahry « Costus marin », blanc et amer (1789) [25]. Ce dernier végétal pourrait rejoindre l’ancienne tradition venue d’Égypte.
Au XVIe siècle en Égypte, pour Prosper Alpin, le chest mur ou « Costus amer », rentre dans la composition de la Thériaque (Méd. 291) [26], et dans celle de pastilles (Méd. 293) [27]. Il reconnait aussi un autre chest ou « Costus arabique » (Méd. 300) [28]. Le costus a en outre la réputation d’augmenter l’appétit sexuel des hommes (HNÉ 130) [29]. Il indique aussi que l’huile de costus peut remplacer le « kali » dans une pâte dépilatoire faite avec de la chaux ou du « kali » et de réalgar (HNÉ124) [30]. Or, l’auteur indique bien que le kali réduit en cendres, entre dans la fabrication du verre et du savon (HNÉ178) [31] (HNÉ 151) [32] : il s’agit donc d’une « soude végétale » (Chénopodium), « non comestible » (HNÉ 178) [33] et qui pousse en Égypte à profusion et appelée kellu (HNÉ 151) [34] (Plantes 125) [35]. Il semble donc que Prosper Alpin eut accès en son temps à des sources arabes ou coptes, directement recopiées à partir d’éléments grecs pris sur des textes égyptiens hiératiques, et révélant des notions encore plus anciennes que celles consultées ou retenues par Dioscoride.
Au XVIe siècle en Europe, Martin Mathée [36] remplaçait le costus par Dorema ammoniacum D. Don (gomme ammoniacale), plante qui a été également utilisée au XIXe dans les problèmes respiratoires importants [37] (et provenant autrefois en Égypte d’une Ferula sp. ?).
10
Au XVIIe, Nicolas Lemery [38] garde des indications, et adopte la Menthe-coq (Chrysanthemum balsamita L. ?), qui est une traduction médiévale. Moyse Charas [39] et Pierre Pomet [40], tenteront d’en démêler l’histoire, mais évidemment trop tard pour remonter avant les époques classiques pour « Costus Arabicus » indiquée en remplacement de la plante initiale, puisque l’on ne leur « apportait » des pays lointains, que des racines, ou des écorces dont la taxonomie était alors impossible à déterminer, et dont à leurs dires, ils se méfiaient souvent (!) Au cours de ce même siècle et au sujet des Aphorismes d’Hippocrate (II, 28) [41], Jean Vigier classe avec confusion la plante comme aromatique, mais tout de même à « brûler » pour la matrice ...
Au XIXe, A. De Biberstein Kazimirski (II, 736 [42] ; EIM 1077 [43] ), a retrouvé le très vieux souvenir que cet anthelminthique assèche les plaies et tue les fœtus – comme les arabes le disaient des soudes. Pour lui, cette plante était connue pour être brûlée dès avant l’Islam. Pour Gibourt [44], ce végétal resté longtemps introuvable n’est plus guère utilisé que dans la thériaque. Pour cet auteur, les Costus provenant d’Asie étaient inconnus des anciens [45]. Ce que confirmeront bien d’autres spécialistes avec par exemple Roussel [46], pour qui « Le Costus comprend les substances végétales sur lesquelles on n’a pas d’opinion fixe » (!) En effet, pour le Nouveau Dictionnaire de Médecine de Nysen enrichi par Littré [47] dans sa XIIe édition, « Costus est le nom donné à plusieurs racines, tiges ou écorces, mal déterminées, et dont même l’origine est douteuse » …
Par conséquent, faute d’une véritable identification scientifique, ce végétal finit par ne plus figurer dans les ouvrages de « Matières Médicales » sérieux, et bien que curieusement réinscrit au Codex en 1974 (chénopode américain anthelminthique), on ne l’emploie plus (Pharmacopée française, Xe édition ; Pharmacopée Européenne).
Les plantes dernièrement données pour « Costus » (Saussurea costus (Falc.) Lipsch. = Saussurea lappa C.B. Clarke = Aucklandia lappa Decne. = Aucklandia costus Falc.) sont également maintenant proscrites (Pharmacopée Française, janvier 2019, p. 3) [48].
Pour la détermination dans les textes anciens européens, Pierre Chantraine [49] pour la période classique la donne pour une plante indienne : Saussurea Lappa [50]. Jacques André [51] admet finalement pour un autre texte d’autres possibilités que des plantes originaires d’Asie [52].
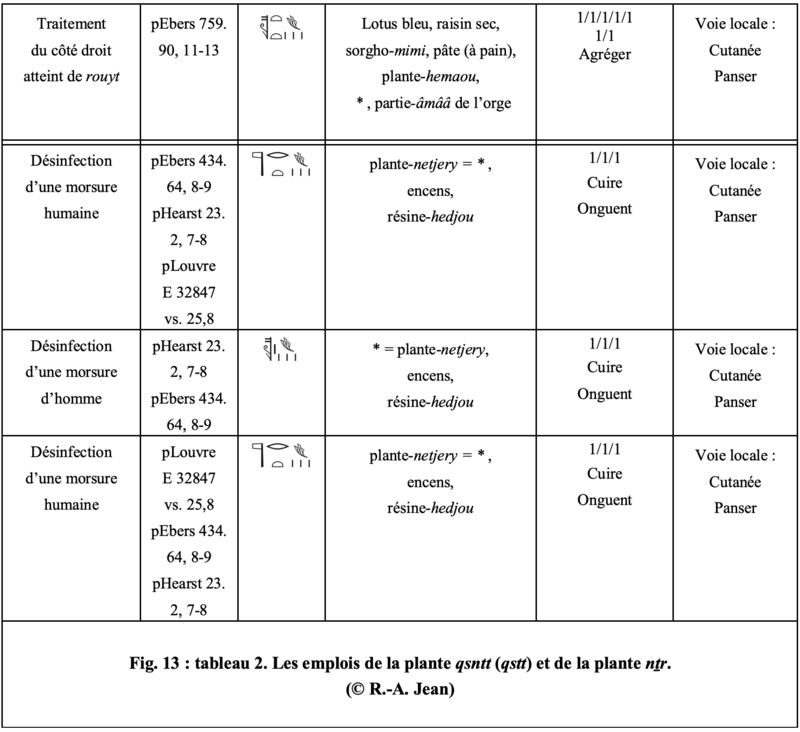
Il semble bien qu’en réalité, et après un certain trouble, les auteurs classiques et les suivants aient glissé d’un remplacement à un autre, en raison des difficultés d’approvisionnement et de la cherté de la plante remplaçante pour cette très vielle indication héritée de l’Ancienne Égypte. Il s’agit donc plutôt à l’origine, de l’une de ces plantes locales amères salines très courantes aux époques pharaoniques, qui après analyses sont capables de libérer après leur traitement habituel, du carbonate de sodium, du bicarbonate de sodium, et d’autres minéraux en quantité moindre comme du calcium, du magnésium, et même du brome. Il s’ajoute à ces minéraux actifs quelques composés organiques neutres résiduels (débris cellulosiques, charbons …) qui peuvent certes être considérés comme des impuretés, mais qui par leur poids « diluent » opportunément les éléments alcalins avant qu’ils ne soient dissouts dans un solvant. De cette façon, nous pouvons constater que c’est bien en Égypte, et ce n’est pas anormal, que le meilleur très anciens souvenirs – bien que noyé dans d’autres notions étrangères plus récentes – se soit en partie conservé avec le costus et le « kali » ou kellu – et qui correspond à Salsola Kali L. – dont les cendres étaient à cette époque exportées à Venise pour la fabrication du verre (HNÉ 151 ; Plantes 125) [53]. Les trois sortes de plantes amères, mais surtout la deuxième et la troisième, « sont bonnes en médecine prises par la bouche » (125) [54]. Nous voyons qu’ainsi nous retombons sur nos textes médicaux égyptiens qui nous indiquent pareillement que les plantes-qsntt (qstt) et nṯr sont égales (pEbers 434 64, 8-9 ; pHearst 23. 2, 7-8 ; pLouvre E 32847 vs. 25,8), tout comme la plante-ḥm3(y).t en ce qui concerne une partie de leurs indications médicales, du fait de leurs compositions salines, et correspondent donc à des Chénopodes. Ce qui explique que celle la plus forte en cendres alcalines aient été, dès cette époque, représentée par Salsola Kali L., aussi bien utilisée dans l’industrie que dans la médecine. La pharmacopée réservant une plus douce, la plante-ḥm3(y).t, à d’autres indications avec Atriplex L. par voie orale (Arroche), puis Salsola L. (Soude commune) par voie locale, et son extrait calciné : le minéral-qsnty (natron d’origine végétale) par voie locale, et, per os dans des cas héroïques très précis comme dans notre texte. Pour le screening ocytocique, cf. ici même en infra (p. 14-15).
11
Pharmacodynamie. – Donc, si l’on privilégie cette hypothèse très hautement probable, il faut se rappeler que le natron correspond à une roche évaporitique contenant principalement du carbonate de sodium hydraté (Na2CO3·10H2O) et du bicarbonate de sodium (NaHCO3). L’on pourrait donc songer à un produit minéral proche, riche en bicarbonate (NaHCO3), et, en carbonate de sodium (Na2CO3) facile à utiliser dans ce cas et à doser, c’est-à-dire, à une base faible. Le vin comprend de l’eau. La solution aqueuse de carbonate de sodium contient essentiellement des ions sodium Na + (aq) et carbonate CO3 - - (aq) (2 ions Na +pour un ion CO3 - - ). Toutefois, le milieu est alcalin car une partie des ions CO3 - - réagissent avec l’eau H2O en donnant les espèces conjuguées acide HCO3 - (aq) et basique HO - (aq). La présence d’ions HO - rend le pH basique (pH > 7). Il faut savoir également que les ions HCO3 - (aq) sont des ampholytes qui peuvent, en partie, réagir en tant que base sur l’eau H2O en donnant les espèces conjuguées CO2, H2O et HO - .
Or, nous savons que le carbonate de sodium peut être obtenu à partir de gisements de natron. En Égypte ancienne, on trouvait ce minéral dans la fleur de natron des lacs Amers, ou, dans les cendres lessivées des nombreuses plantes du genre Chénopodiacées comme nous avons déjà vu. En effet, le dioxyde de carbone qui est produit par la chaleur, réagit avec le sodium pour former du carbonate de sodium (Na2CO3). Quand elle est d’origine végétale (Salsolas), les cendres obtenues contiennent en moyenne 30 % de carbonate de sodium. Cette soude naturelle contient aussi du chlorure de sodium, du calcium (1,58 à 2,51 %), du potassium et dont elle est ici aussi une source (0,73 à 4,1 %), de l’iode (0,1 à 0,2 %), des bromures alcalins (0,1 à 0,2 gr/l), et d’autres sels divers, dont du magnésium (0,63 %) [55].
Ce produit servait depuis l’antiquité et entre autres, à la glaçuration, dans la préparation des émaux, et en verrerie. Actuellement, ce produit (E500) est utilisé dans l’alimentation comme additif alimentaire anti-agglomérant, régulateur de pH, et agent de levuration, et aussi, pour la fabrication du bicarbonate de soude, etc.
Ainsi, les deux premières suites d’actions thérapeutiques décrites à propos de la première prescription (pEbers 801. 94, 15c-16b), seraient alors doublées dans cette deuxième prescription, par une rectification de l’acidose respiratoire due à une baisse du pH sanguin liée à une hypercapnie. Elle sera proportionnelle à la dose ingérée. Cette acidose est engendrée par de trop longues séances de contractions utérines, abdominales, dorsales et associées, dues à un travail très laborieux entraînant une hypoventilation par fatigue et donc une hypoxie (↑ PCO2). Immanquablement dans les cas beaucoup trop longs, il se déclare ensuite une hyperventilation alvéolaire compensatrice réflexe majeure, avec acidose métabolique mais cette fois par hypocapnie, et qui peut conduire à un épuisement des muscles respiratoires devant cette acidose mixte. La mort peut ensuite survenir après un déséquilibre hydro-électrolytique important accompagné par un désordre métabolique majeur avec acidose si aucune rectification médicale n’intervient. Un traitement per os compensatoire mené prudemment serait de nature à aider à modifier ce tableau dramatique. En comparaison, et en plus des perfusions modernes déjà évoquées à propos du premier traitement, l’on peut ajouter maintenant une autre correspondance avec nos solutés isotoniques (1,4 %) et hypertoniques (de 3 % à 8,4 %) de bicarbonate de sodium intraveineux. En effet, nous savons que l’administration de bicarbonate de sodium par voie intraveineuse augmente la concentration plasmatique de bicarbonate, exerce un effet tampon sur la concentration excessive en ions hydrogène, élève le pH sanguin et corrige les manifestations cliniques de l’acidose.
12
En ce qui concerne la menthe, les principes actifs des menthes sont très peu solubles dans l’eau (d=1,0) ; mais très solubles dans l’alcool (menthol, menthone …). Pour une administration par voie orale comme ici, une étude obstétricale a par exemple confirmé l’efficacité de l’huile essentielle de Mentha piperita pour soulager les nausées et/ou les vomissements, améliorer le bien-être naturel de la mère pendant le travail et les contractions [56]. Elle possède des propriétés antispasmodiques coliques [57], analgésiques et antalgiques [58]. De plus, la menthe est stimulante et agit sur le système nerveux central, elle est connue pour solliciter un bien-être psychique et physique. L’arôme en suspension dégagé en milieu hydro-alcoolique bien porté par le vin, aidera également à faire admettre le goût désagréable de cette potion salée. J’ai ainsi pu vérifier sur le terrain que la menthe diminuait les nausées périnatales, ce qui est donc salutaire. Nous ajoutons aujourd’hui à la place, des modificateurs digestifs de synthèse injectables antagonistes de la dopamine (métoclopramide, métopimazine …).
De la sorte, même par voie orale autrefois et grâce à l’absorption intestinale rapide, cette médication interne s’avère finalement assez judicieuse. Les effets gustatifs et digestifs espérés de la menthe venant en outre augmenter l’acceptabilité du breuvage, et donc diminuer la contre-indication majeure de ce traitement que sont des vomissements trop importants qui provoqueraient alors une déperdition de chlorure et aggraveraient donc encore le tableau clinique.
Le fait que ce produit soit ici utilisé dans une sorte de réanimation avec signes cardio-pulmonaires et généraux importants le rapproche du Livre I des Respirations, où il est écrit : « Ton torse a été purifié par les natrons … » [61]. Par exemple encore, dans le pmag.Leyde (I 343 + I 345, IV, 8), le natron rentre dans la composition d’un liniment pour éloigner un démon-ʿḫw responsable d’une maladie étouffante. Et enfin, l’on sait que le prêtre, et l’officiant, se rinçaient la bouche avec du natron avant toute action opératoire afin de se confondre avec la nature divine récapitulative in persona Hori [62].
Réanimation médicale et re-suscitation post mortem se confondent alors par le biais religieux.
Commentaire. – Nous nous trouvons ainsi également devant une véritable thérapeutique réanimatrice davantage qu’ocytocique vraie, mais cette fois pour faire supporter un accouchement compliqué, beaucoup trop long, et ou la femme s’épuise. Il s’agit d’un traitement héroïque.
Cet assemblage thérapeutique augure en Égypte pharaonique nos gestes actuels pratiqués dans différents contextes où une réanimation médicale complexe est à mette en œuvre. Il sera un temps oublié.
13
2. Conclusion
Les deux premières actions de la médication de première intention qui étaient électrolytique et énergétique seraient alors doublées par une rectification de l’acidose respiratoire apportée par la médication de deuxième intention dans le cas où la situation se prolonge vraiment trop longtemps, c’est-à-dire, jusqu’à modifier au total trop gravement l’équilibre hydro-électrolytique (H2O, Na, K), la glycémie, et le pH sanguin, de la parturiente en grande souffrance.
Selon le choix végétal de la première médication, en plus des électrolytes, et par comparaison pour une utilisation d’une Chénopodiacée en cas de troubles respiratoires, voir Chenopodium botrys L., qui est classiquement en Europe dit utile dans les catarrhes bronchiques [63], et plus récemment : « Effects on cardiovascular and respiratory system - Alkaloids extracted of C. botrys by Et2O- H2SO4, when applied in doses of 0.005-0.01 g/kg caused temporal excitation of respiration and increase of the arterial pressure by 10-40 mm Hg. Tartrates from the petroleum ether extract had an analogous effect in doses of 0.002-0.03 g/kg. On the other hand tartrates from the CHCl3 extract caused a marked decrease in the arterial pressure and respiration, when applied in doses of 0.001-0.009 g/kg. Doses of 0.01- 0.015 g/kg led to a complete loss of the pressure and caused a block in respiration. Major essential oil components: α-and β-eudesmol, α-terpinene, p-cymene, E-caryophyllene, limonene » [64] / « Effets sur le système cardiovasculaire et respiratoire - Les alcaloïdes extraits de C. botrys par Et2O- H2SO4, appliqués à raison de 0,005 à 0,01 g / kg, ont provoqué une excitation temporale de la respiration et une augmentation de la pression artérielle de 10 à 40 mm Hg. Les tartrates de l’huile essentielle ont eu un effet analogue à des doses de 0,002-0,03 g / kg. (En ce qui concerne ta toxicité) les tartrates de l’extrait de CHCI3 entraînaient une diminution marquée de la pression artérielle et de la respiration, lorsqu’ils étaient appliqués à des doses de 0,001 à 0,009 g / kg. Des doses de 0,01 à 0,015 g / kg ont entraîné une perte complète de la pression et ont bloqué la respiration. Composition de l’huile essentielle : α- et β-eudesmol, α-terpinene, p-cymene, E-caryophyllene, limonene » saponine, flavonoïdes. Cette plante possède également des effets anti-inflammatoires [65]. Par exemple encore, en Inde, Chenopodium botrys L. est reconnu comme stimulant, diurétique, carminatif, antispasmodique, emménagogue, et pectoral ; il est également utilisé dans l’asthme et le catarrhe ; Chenopodium ambrosioïdes L. est employé comme pectoral et emménagogue [66].
Selon le choix minéral de la deuxième médication, et bien qu’à administrer avec prudence (car les alcalins mal manipulés risquent de provoquer une dépression respiratoire surajoutée par élévation intempestive du pH), et donc dosé le mieux possible sur le fruit de l’expérience médicale empirique, et afin de remplacer aussi les bicarbonates perdus en cas d’acidose métabolique, et le potassium, ce vieux traitement général pouvait donc avoir finalement quelque efficacité sur l’endurance de la parturiente.
En conséquence, en cas de dystocie non mécanique, et en raison de leurs actions combinées, les deux traitements généraux associés ou enrichis [67], pouvaient donc être utiles pour permettre de soulager la mère et de la soutenir par une forme empirique mais déjà raisonnée de réanimation médicale, ce qui est déjà remarquable si l’on considère les connaissances physiologiques, les moyens diagnostiques, et les moyens thérapeutiques limités de l’époque.
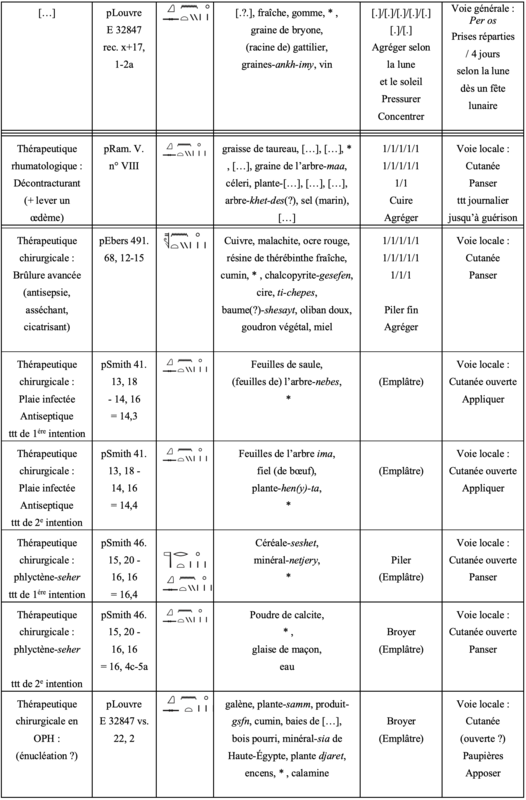
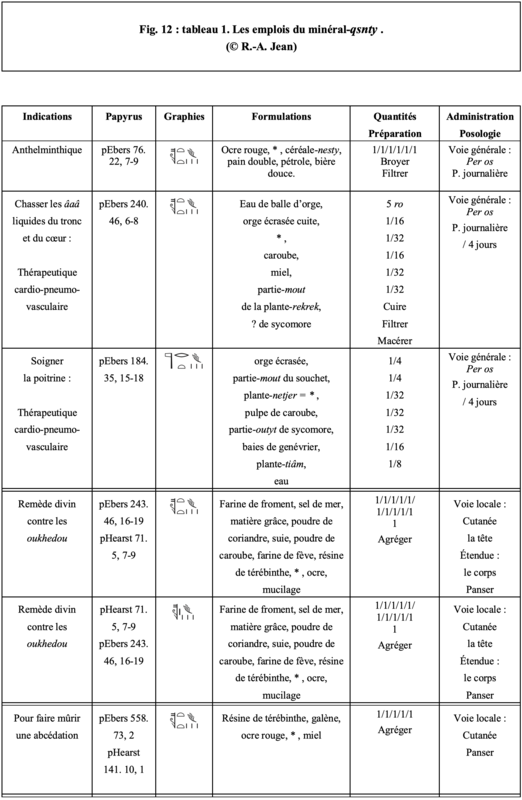
En ce qui concerne les identifications des drogues, les deux formulations, plus les éléments figurants dans les médications reportées dans les tableaux 1 et 2 (Fig. 12 et 13), et après études, nous montrent que dans tous les cas, l’on a bien à faire à des Chénopodiacées pour les végétaux concernés, très probablement à de l’arroche et à une salsola, et à deux natrons sous-entendus, l’un minéral naturel, et l’autre, produit à partir d’un chénopode, et en définitive, très vraisemblablement une salsola. En effet, les indications cardio-pneumo-vasculaires préconisées par la voie générale se recouvrent assez bien dans les papyrus médicaux égyptiens, et celles employées par les voies locales sont souvent judicieuses.
14
3. Screening des plantes considérées comme ocytociques
J’ajouterai ici, et en très court excursus, quelques premiers éléments concernant des plantes réputées avoir une action ocytocique vraie (utérotoniques), et que l’on pourrait être amené à examiner à propos d’autres textes égyptiens pharaoniques, ou plus tardifs, indiquant des prescriptions par voies orale ou locales destinées à accélérer un accouchement trop long. Je ne tiendrais pas compte, aujourd’hui, des végétaux connus pour être abortifs, même si ces derniers ont très maladroitement été parfois utilisés en remplacement [68] (!)
Ainsi, un certain nombre de plantes les plus courantes étaient non disponibles en Égypte aux époques pharaoniques ; certaines, naturalisées, ne le seront finalement qu’à partir de l’Époque Romaine.
Cependant, je relèverai en réserve car ils étaient malgré tout parfois accessibles : un buis, un baobab, un grémil, un ficus, une capselle, un stachys, un aloès, un séné, un nerprun … (Fig. 8), et dont j’aurais l’occasion de reparler.
Soit au total, pour les végétaux communs en Europe et dans le monde méditerranéen :
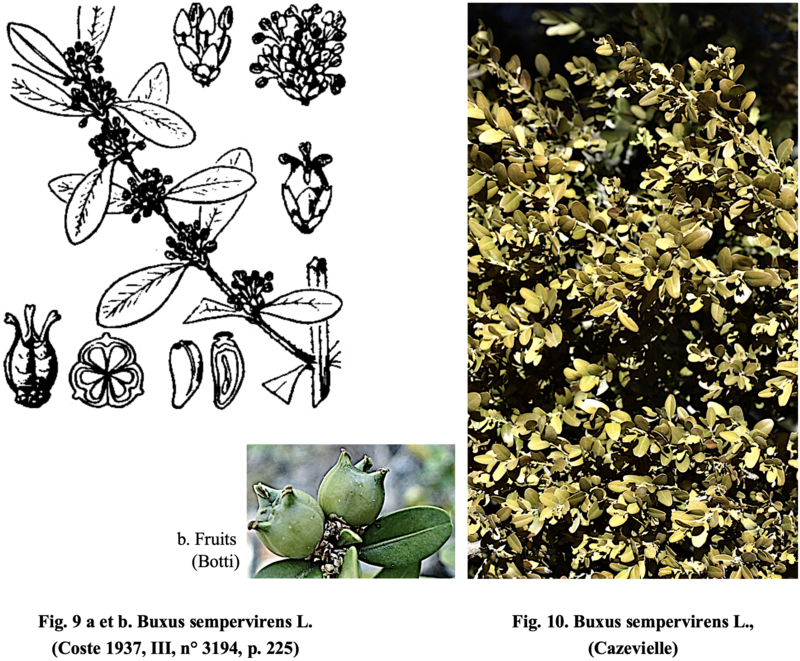
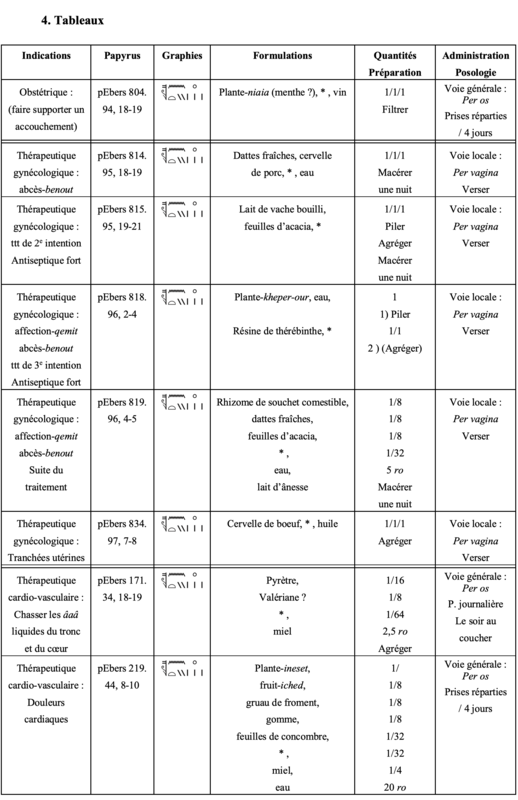
1) - Pour les plantes à action ocytocique acceptable (utérotoniques) : Absinthe (Artemisia absinthium), Agripaume (Leonurus cardiaca), Genévrier (Juniperus communis), Tanaisie (Tanacetum vulgare), Thuya (Thuya occidentalis), Verveine officinale (Vervena officinalis), Berce (Heracleum spondylium), Bourse à Pasteur (Capsella bursa pastoris), Cajeput (Melaleuca cajuputum), Épiaire des bois (Stachys sylvatica), Érgot de seigle (Claviceps purpurea), Fenouil (Foeniculum vulgare var vulgare), Gattilier (Vitex agnus castus), Giroflée (Cheiranthus cheirii), Hydrastis (Hydrastis canadensis), Safran cultivé (Crocus sativus), Viorne douce (Viburnum opulus), Buis (Buxus sempervirens L.), Grémil (Lythospermum officinale L.), Framboisier (Rubus idaeusL.), Genêt à balai (Sarothamnus scoparius L).
2) - Pour les plantes à action para-ocytocique par altération intestinale (utérotoniques + entérotoniques) : Séné (Cassia alexandrina), Bourdaine (Rhamnus frangula), Chélidoine (Chelidonium majus), Ballote (Ballota nigra), Fucus (Fucus vesiculosus), Millepertuis (Hypericum perforatum), Busserole (Arctostaphylos uva-ursi), Réglisse (Glycyrrhiza glabra).
15
Il faut aussi absolument lister d’autres végétaux endémiques africains présents au nord, au Sahel, et plus au sud, comme au Soudan, et qui contiennent des alcaloïdes indoliques (agroclavine), des flanvooïdes (flavanones), ou des saponosides triterpéniques, et ceci, même si leurs études paléobotaniques demeurent incertaines, car elles sont dépendantes de la conservation naturelle, et des études spécialisées qui n’ont pas suscité partout le même intérêt archéologique.
Mais par exemple, nous savons tous en effet que le genre Cassia L. est commun partout dans la région saharienne, ou que le genre Adansonia est présent un peu plus au sud. Voir par exemple également : Cola nitida (appelé Ajouru au Tchad, Goro au Niger et au Nigéria) ; Securidaca longipedunculata Fresen. (en Pheul alalé ; Soudan), Eriosema psoraleoïdes (LAM.) Don. (dénommé mu baya en Oubangui), ou encore Cassia occidentalis L. (en Pheul aldana) … etc, il en existe d’autres, mais je ne cite ici que les plantes les plus probables en fonction de leur actions étudiées, et de leurs localisations plus facilement accessibles en ces temps.
En effet, tous ces végétaux étaient à toutes les époques anciennes accessibles par le fleuve, ou, par le désert en suivant les mêmes anciens tracés pharaoniques militaires, et commerciaux, repris par les voies caravanières, et encore, mais plus rarement, ceux provenant de la péninsule arabique.
Bien entendu, ce sont les simples les plus proches qui étaient utilisées les premières par le corps médical. Les autres plantes n’étant choisies, nous l’avons vu, qu’à titre de « remplaçantes », et en fonction de leurs particularités propres (efficacité, innocuité), et aussi, en fonction de la qualité sociale de la patiente en raison de leurs prix d’autant plus élevés qu’ils provenaient de pays plus éloignés. J’en reparlerai bien à propos.
16
17
18
19
20
21
[2] J’emploie ici à dessin l’expression « praticien accoucheur », en ce sens que comme nous le verrons plus bas, une médication trop puissante pour ne pas être dangereuse devait être réservée au spécialiste qui appartient à l’école qui l’a mise au point après études et expérimentations, puis, au médecin seul, ou bien, à la sage-femme en son absence et en cas d’urgence vitale absolue.
[3] Séparées par d’autres formulations perçues comme moins utiles, et non retenues dans notre papyrus.
[4] Il faut bien noter que traditionnellement en français, le terme « soude » désigne une plante, alors que l’expression « soude végétale » indique une matière minérale issue d’un végétal halophyte (Salsola Kali L. …). En chimie, la « soude » désigne une famille de produits minéraux alcalins, soit : l’hydroxyde de sodium (soude caustique) – à ne pas confondre ici, et, le carbonate de sodium (Dictionnaire Larousse ; Dictionnaire de termes techniques). Je rapporterai cette habitude linguistique commune, au « natron végétal » = « soude végétale » provenant d’une « soude » halophyte.
[5] Mathieu, Grandet, 1997, p. 286-288.
[6] La connaissance de la présence de produits basiques dans les chénopodiacées est assez ancienne : A. Chevallier, J.L. Lassaigne, « Analyse du Chenopodium vulvaria », Journ. de Pharm., III., 1817, p. 412-417.
[7] R.-A. Jean, G. Durand, A. Andremont, L. Barbot, V. de Buffrénil, N. Cherubin, G. Feldmann, E. Ferrary, L. Fougeirol, J.G. Gobert, C. Harault, O. Kosmider, G. Le Moël, A.-M. Loyrette, J. Pierre, T. Phung-Koskas, C. Sifer, M. Teixeira, « Protocole CROCO I », À propos des zoothérapies en médecine égyptienne, I, « Les reptiles », 1, « Le Crocodylus niloticus Laurenti », CNRS, Paris V, Paris VII et Paris XI, 2000-2001.
[8] J. Brunéton, Pharmacognosie. Phytochimie. Plantes médicinales, Tec et Doc, Paris, 1999, p. 507.
[9] Des convulsions apparaissent dès l’équivalent absorbé de 0,25 g/kg d’huile essentielle de chénopode : J. Brunéton, op. cit. 1999, p. 507. Brunéton 2001 = J. Brunéton, Plantes toxiques. Végétaux dangereux pour l’homme et les animaux, Tec et Doc, Paris, 2001, p. 420, note.
[10] M.C. Watson, W. O. O’Leary, « Performance of Atriplex species » (A Potential Forage Crop for Arid Regions of Botswana), Agriculture, Ecosystems and Environment, 43, 1993, p. 255-266. Pour les compositions chimiques des plantes en général, voir : J. Buckingham (ed.), Dictionary of Natural Product, Chapman Hall, London, 1994, et suppléments ; J. A. Duke, Handbook of Phytochemical Constituents of GRAS Herbs and Other Economic Plants, CRC Press, London, 1992. R.H. Thomson (ed.), The Chemistry of Natural Products, Springer Science & Business Media, 2012.
[11] Cet alcaloïde toxique convulcivant à dose initiale naturelle dans la plante est-il ocytocique à doses très inférieures ? D’autres alcaloïdes de Chénopodiacées ont une action cardio-vasculaire. Certains ont une action positive sur la respiration (Cf. le texte en infra).
[12] Il ne s’agit pas en effet ici d’une simple supplémentation alimentaire destinée à renforcer l’organisme pour l’aider à lutter, par exemple contre une infection (voir par exemple : R.-A. Jean, « Infectiologie (5). Quelques traces écrites possibles de la typhoïde en Égypte ancienne (2), observation et analyse », dans Histoire de la médecine en Égypte ancienne, Cherbourg, 20 juin 2014, p. 1-3).
22
[13] Il faudra en effet une certaine connaissance du terrain fournisseur pour apprécier les degrés de salinités acquis dépendants de la nourriture de la plante. Les quantités exprimées dépendront aussi de la diffusion dans le facteur temps. Mais il était toujours possible d’ajouter une « pincée de sel marin ». Nous savons en effet que les formulations pouvaient parfois être enrichies d’une façon extemporanée sur l’appréciation du clinicien d’expérience.
[14] Pour un apport potassique supplémentaire per os, voir également ici même la prescription suivante qui comporte un natron végétal (pEbers 804. 94, 18c-19b).
[15] Anciennes solutions injectables de type Ringer Lavoisier, Ringer lactate Lavoisier, Aguettant … et des anciennes Nomenclature de la Pharmacie Centrale du Service de Santé des Armées.
[16] Théophraste, Recherches sur les plantes, éd. S. Amigues, Les Belles Lettres, Paris, 2006, 5 : Livre IX.
[17] Celse, Vitruve, Censorin : Œuvres complètes. Frontin (Des aqueducs de Rome), éd. M. Nisard, Paris,1866, p. 82, 112, 122, 125, 133, 135, 136, 153 et 178.
[18] Pline l’Ancien, Histoire Naturelle, éd. A. Ernout, Les Belles Lettres, Paris, 2003, L. XII, p. 32.
[19] Soranos d’Éphèse, Maladies des femmes, éd. P. Burguière, D. Gourevitch, Y. Malinas, Les Belles Lettres, Paris, L. III - 1994, p. 38 (dans sa note, l’identification de la plante fait référence à J. André 1985).
[20] É. Chassinat, Un papyrus médical copte (MIFAO 32), Le Caire, 1921, p. 322.
[21] É. Chassinat, op. cit. 1921, p. 192.
[22] Avicenne, Poème de la médecine, ed. H. Jahier, A. Noureddine, Avicenne, Poème de la médecine, Paris, Les Belles Lettres, 1956, p. 80.
[23] Maïmonide, L’explication des noms de drogues, éd. M. Meyerhof, Un Glossaire de matière médicale composé par Maïmonide, MIFAO 41, Le Caire, 1940, n° 338, p. 169.
[24] Ibn al-Baytar, Traité des simples, 1240-1248, éd. L. Leclerc, 1877, reprint : Institut du monde arabe, Paris, III, p. 85-87, et II, p. 130.
[25] Ibn al-Baytar, op. cit.1877, reprint, III, p. 87.
[26] Prosper Alpin, La Médecine des Égyptiens, 1581-1584, éd. R. de Fenoyl et M. Desdames (Coll. des Voyageurs de l’Ifao 21), Le Caire, 1980, 291 - p. 382.
[27] Prosper Alpin, Méd. 1581-1584, op. cit. 1980, 293 - p. 386.
[28] Prosper Alpin, Méd. 1581-1584, op. cit. 1980, 300 - p. 399.
[29] Prosper Alpin, Histoire Naturelle de l’Égypte, par Prosper Alpin, 1581-1584, éd. R. de Fenoyl et S. Sauneron (Coll. des Voyageurs de l’Ifao20), Le Caire, 1980, 130, I, p. 249.
[30] Prosper Alpin, HNÉ. 1581-1584, op. cit. 1980, I, 124, p. 236.
[31] Prosper Alpin, HNÉ. 1581-1584, op. cit. 1980, II, 178-179, p. 344 (il ne s’agit pas d’Anthyllis).
[32] Prosper Alpin, HNÉ. 1581-1584, op. cit. 1980, II, 151, p. 292.
[33] Prosper Alpin, HNÉ. 1581-1584, op. cit. 1980, II, 178, p. 344.
[34] Prosper Alpin, HNÉ. 1581-1584, op. cit. 1980, II, 151, p. 292, et note 433.
[35] Prosper Alpin, Plantes d’Égypte, 1581-1584, éd. R. de Fenoyl et M. Desdames (Coll. des Voyageurs de l’Ifao 22), Le Caire, 1980, 125, p. 175-177.
[36] Martin Mathee, Les six livres de Pedacion Dioscoride d'Anazarbe de la matière médicinale, translatez de latin en francois, Lyon, 1559, ch 14, p. 19 col. 2.
[37] Voir par exemple : Dictionnaire de Médecine, II, Paris, 1833, p. 400-401 (sur : Delens et Mérat, Dict. de Mat. médic.)
[38] Nicolas Lemery, Traité Universel des drogues Simples, Chez Laurent d’Houry, Paris, 1699, p. 229-230.
[39] M. Charas, Thériaque d’Andromacus : avec une description particulière des plantes, des animaux et des minéraux employez à cette grande composition (Nouvelle édition revue et augmentée), Chez Laurent d’Houry, Paris, 1685, p. 122-125.
[40] Pierre Pomet, Histoire Générale des Drogues, Chez Jean-Baptiste Loyson & Augustin Pillon, Paris, 1694, I, p. 60, 66-68, et 147.
[41] Hippocrate, Aphorismes, II, éd. Jean Vigier, Lyon, 1620, p. 391, note.
[42] A. De Biberstein Kazimirski, Dictionnaire Arabe-Français, Librairie du Liban, Beyrouth, 1860, II, 736.
[43] A. De Biberstein Kazimirski, EIM, n° 1077 p. 825.
[44] N.-J.-B.-G. Guibourt, Histoire abrégée des drogues simples, tomes I-II, Chez Mequignon-Marvis, Paris, 1836, II, p. 465.
[45] N.-J.-B.-G. Guibourt, op. cit. 1836, I, p. 30.
[46] J.-B. Roussel, Dictionnaire analytique et raisonné des articles indigènes et exotiques, ou Connaissance des marchandises, Paris, 1859, I, p. 131.
23
[47] P.H. Nysten, É. Littré, Ch. Robin, Dictionnaire de médecine, de chirurgie, de pharmacie, des sciences accessoires et de l’art vétérinaire, Paris, J.-B. Baillière, 12e édition, 1865, p. 364-365.
[48] Pharmacopée Française, janvier 2019. « Les prescriptions générales et les monographies générales de la Pharmacopée Européenne ainsi que le Préambule de la Pharmacopée Française s’appliquent » : « Liste des plantes médicinales utilisées traditionnellement en l’état ou sous forme de préparations dont les effets indésirables potentiels sont supérieurs au bénéfice thérapeutique attendu » (Cette liste B correspond à la « Liste publiée au chapitre IV.7.B de la Pharmacopée française » mentionnée à l’article D. 4211-12 du Code de la Santé Publique), p. 3.
[49] P. Chantraine, Dictionnaire étymologique de la langue grecque, Klincksieck, Paris, I, 1968, p. 571. Probablement sur Aetius, VIII, 6.31-6.34, ed. A. Olivieri (CMG, VIII, 2, Berlin, 1950, p. 408.18).
[50] À partir des estimations taxonomiques de : G. Watt, The Commercial Product of India, London, 1908, p. 980, et de, M.A.H. Ducros, Éssai sur le droguier populaire arabe de l’inspectorat des pharmacies du Caire, Mémoire de l’Institut d’Égypte, XV, Le Caire, 1930, n° 185 p. 106.
[51] J. André, Les noms de plantes dans la Rome antique, Les Belles Lettres, Paris, 1985, p. 76. Rien pour le même auteur dans : Notes de lexicographie botanique grecque, Paris, 1958.
[52] Différentes identifications actuellement proposées : Saussurea lappa (Beck) ; Saussurea costus (Aufmesser) ; Costus speciosus, Costus arabicus (Berendes) ; Saussurea lappa (García Valdés) ; Costus arabicus, Costus speciosus, Amomum hirsutum, Saussurea costus [Mabberley] (Osbaldeston). Soit, toutes des plantes d’origines asiatiques.
[53] Prosper Alpin, HNÉ. 1581-1584, op. cit. 1980, II, 151, p. 292, et note 433 ; Prosper Alpin, Plantes, 1581-1584, op. cit. 1980, 125, p. 175-177, et note 114 p. 175 (il ne s’agit pas d’Anthyllis).
[54] Prosper Alpin, Plantes, 1581-1584, op. cit. 1980, 125, p. 177.
[55] Chiffres moyens issus de plusieurs études menées sur les compositions chimiques des Salsola du Magreb. Ces compositions dépendent de la nature des sols, de l’irrigation et de la qualité des eaux d’irrigation, des saisons … Voir par exemple : H.N. Le Houérou (éd.), Les fourrages ligneux en Afrique. État actuel des connaissances, Addis Abeba, 1980.
[56] E.E. Burns, C. Blamey, S.J. Ersser, L. Barnetson, A.J. Lloyd, « An investigation into the use of aromatherapy in intrapartum midwifery practice », J. Altern Complement Med, 2000, 6(2), p. 141.
[57] J. Brunéton, op. cit. 1999 1999, p. 536.
[58] Voir par exemple : E. Paquereau, L’influence des odeurs sur le comportement humain, Thèse de pharmacie, Université de Poitiers, 1987, p. 52 et 59.
[59] S. H. Aufrère, L’Univers minéral dans la pensée égyptienne (BdE 105/1-2), Le Caire, 1991, II, p. 606-637.
[60] B. Mathieu, « Seth polymorphe : le rival, le vaincu, l’auxiliaire », ENIM, 4, 2011, p. 145.
[61] J.-Cl. Goyon, Rituels funéraires de l’Ancienne Égypte, Cerf, Paris, 1972, p. 316.
[62] R.-A. Jean, À propos des objets égyptiens conservés au Musée d’Histoire de la Médecine, Université Paris V, Paris, 1999, p. 75-79.
[63] G. Cuvier, P.-A. -J. Drapiez, H. Dumont, Histoire naturelle, médicale et pharmaceutique, 1835, p. 166.
[64] Z. Kokanova-Nedialkova, P.T. Nedialkov, S.D. Nikolov, « The genus Chenopodium: Phytochemistry, Ethnopharmacology and Pharmacology », Phcog Rev, 2009, p. 280-306.
[65] N. Ivanovska, S. Philipov, R. Istatkova, « Evaluation of anti-inflammatory activity of plants used in Bulgarian folk medicine », Fitoterapia, 1997, 68, p. 417-422 ; C.O. Okoli, P.A. Akah, S.V. Nwafor, « Anti-inflammatory activity of plants », J Nat Remedies, 2003, 3, p. 1-30.
[66] C.P. Khare, Indian Medicinal Plants: An illustrated dictionary, Springer, New Delhi, 2007, p. 141-142.
[67] J’ai déjà indiqué qu’il était toujours possible d’ajouter une « pincée de sel marin » ou d’un autre produit minéral (carbonates) – ou, d’une autre médication compensatrice à base de cristalloïdes, et/ou de colloïdes décrite ou non dans ce papyrus, et d’eau, sur l’appréciation du clinicien d’expérience. C’est également en « naviguant » de cette façon, que le réanimateur moderne s’adapte aux situations au vu des biologies obtenues (il modifie les posologies en fonction des résultats de laboratoire et de la symptomatologie). « La réanimation médicale, c’est de la plomberie-zinguerie » disait l’un de mes professeurs de réanimation (il faut « remplir » = hydrater, ou au contraire, organiser la déplétion = vider, en tenant compte des lois de la biophysique, en utilisant de l’eau …, des électrolytes spécifiques …, ou, des diurétiques, des chélateurs, etc …).
[68] Et ceci, pour des raisons purement financières dans les milieux démunis des sociétés de toutes les époques en Europe et au-delà ; ou bien, par manque des plantes habituellement admises et dépendantes des saisons selon les latitudes, ou de défauts de conservation dû à l’imprévoyance, aux guerres, etc. ; par analogie maladroite avec les végétaux dits ocytociques aux époques classiques ; et encore, simplement par pure ignorance – les anciennes connaissances ayant été perdues.
OBSTÉTRIQUE
CLINIQUE OBSTÉTRICALE
(En construction)
Cliquer : CLINIQUE OBSTÉTRICALE - I
Cliquer : CLINIQUE OBSTÉTRICALE - II - face, yeux
Cliquer : CLINIQUE OBSTÉTRICALE - III - vaisseaux
Cliquer : CLINIQUE OBSTÉTRICALE - IV - seins
Cliquer : CLINIQUE OBSTÉTRICALE - V - abdomen.
Cliquer : CLINIQUE OBSTÉTRICALE - VI - membres inf.
Cliquer : CLINIQUE OBSTÉTRICALE - VII - Δ ≠ (1) Les tumeurs
Cliquer : CLINIQUE OBSTÉTRICALE - VIII
Cliquer : CLINIQUE OBSTÉTRICALE - IX - Surveillance (1)
Cliquer : CLINIQUE OBSTÉTRICALE - X
Cliquer : CLINIQUE OBSTÉTRICALE - XI
Cliquer : CLINIQUE OBSTÉTRICALE - XII
Cliquer : CLINIQUE-OBSTÉTRICALE- XIII = Amnios (1)
Cliquer : CLINIQUE OBSTÉTRICALE - XIV = Amnios (2)
Cliquer : CLINIQUE OBSTÉTRICALE - XV - Liquide amniotique
Cliquer : CLINIQUE OBSTÉTRICALE - XVI - Cordon ombilical
Cliquer : CLINIQUE OBSTÉTRICALE - XVII - Placenta (1)
Cliquer : CLINIQUE OBSTÉTRICALE - XVIII - Placenta (2)
Cliquer : CLINIQUE OBSTÉTRICALE - XIX - Placenta (3)
Cliquer : CLINIQUE OBSTÉTRICALE - XX - Placenta (4)
Cliquer : CLINIQUE OBSTÉTRICALE - XXI - L'enfant à naître (1)
Cliquer : CLINIQUE OBSTÉTRICALE - XXII - L'enfant à naître (2)
Cliquer : CLINIQUE OBSTÉTRICALE - XXIII - L'enfant à naître (3)
Cliquer : CLINIQUE OBSTÉTRICALE - XXV - Durée de gravidité, Lune
Cliquer : CLINIQUE OBSTÉTRICALE - XXVI - Environ. naissance (1)
Les objets de la naissance
Cliquer : CLINIQUE OBSTÉTRICALE - XXVII - Environ. naissance (2)
L’espace médico-magique
Cliquer : CLINIQUE OBSTÉTRICALE - XXVIII - Environ. naissance (3)
Cliquer : CLINIQUE OBSTÉTRICALE - XXIX
Cliquer : CLINIQUE OBSTÉTRICALE - XXX
Cliquer : CLINIQUE OBSTÉTRICALE - XXXI = Les modèles animaux
Cliquer : CLINIQUE OBSTÉTRICALE - XXXII
Cliquer : CLINIQUE OBSTÉTRICALE - XXXIII
Cliquer : CLINIQUE OBSTÉTRICALE - XXXIV
Cliquer : CLINIQUE OBSTÉTRICALE - XXXV = Analyse iconographique 1
Cliquer : CLINIQUE OBSTÉTRICALE - XXXVI = Le lit votif,
Cliquer : CLINIQUE OBSTÉTRICALE - XXXVII = Accouchement
pWestcar
Cliquer : CLINIQUE OBSTÉTRICALE - XXXVIII
Cliquer : CLINIQUE OBSTÉTRICALE - XXXIX = Prescriptions internes
Cliquer : CLINIQUE OBSTÉTRICALE - XL = Prescriptions vaginales
Cliquer : CLINIQUE OBSTÉTRICALE - XLI = Presciptions externes
Cliquer : CLINIQUE OBSTÉTRICALE - XLII = Gestes obstétricaux
Cliquer : CLINIQUE OBSTÉTRICALE - XLIII = G. Médicaux-magiques
Cliquer : CLINIQUE OBSTÉTRICALE - XLIV
PHYSIOLOGIE OBSTÉTRICALE
(En construction)
Cliquer : PHYSIOLOGIE OBSTÉTRICALE - I
Cliquer : PHYSIOLOGIE OBSTÉTRICALE - II (C. O. - XXXI) = Animaux
Cliquer : PHYSIOLOGIE OBSTÉTRICALE - III (C. O. - XXXV) = Analyse
Cliquer : PHYSIOLOGIE OBSTÉTRICALE - IV (C. O. - XXXVI) = Lits votif
Cliquer : PHYSIOLOGIE OBSTÉTRICALE - XXXVII = Accouchement
Cliquer :
Cliquer :
Cliquer :
Cliquer :
Cliquer :
PATHOLOGIE OBSTÉTRICALE
(En construction)
Cliquer : CLINIQUE OBSTÉTRICALE - V - abdomen. GEU
Cliquer : CLINIQUE OBSTÉTRICALE - VI - Prééclampsie
Cliquer : CLINIQUE OBSTÉTRICALE - VII - Δ ≠ (1) tumeurs :
Fibromes, Tumeurs Utérus, Kystes Ovaires
Cliquer : CLINIQUE OBSTÉTRICALE - IX - Surveillance (1)
Cliquer : CLINIQUE OBSTÉTRICALE - XVII - Placenta marginé
Hématome retro-placentaire
Cliquer : CLINIQUE OBSTÉTRICALE - XVIII - GEU
Placentas acreta, incréta, percreta
Cliquer : CLINIQUE OBSTÉTRICALE - XIX - Placenta (3)
Cliquer : CLINIQUE OBSTÉTRICALE - XX - Placenta (4)
Cliquer : CLINIQUE OBSTÉTRICALE - XXII - Lenfant à naître (2)
Cliquer : CLINIQUE VÉTÉRINAIRE - I (C. O. - XXXI) = Dystocies
Cliquer : CLINIQUE OBSTÉTRICALE - XXXIX = Prescriptions internes
non mécaniques
Cliquer :
Cliquer :
Cliquer :
Cliquez : LA NÉO-EMBRYOLOGIE OSIRIENNE - III -
ARTICLES EN RELATION :
ANATOMIE ET PHYSIOLOGIE DE LA FEMME
Cliquer : LE BASSIN - I (partie intégrée)
Cliquer : LE BASSIN - II (partie intégrée)
Cliquer : LE MEMBRE INFERIEUR - II - La hanche (partie intégrée)
Cliquer : LE BASSIN - III - FEMME - Les parties molles
Cliquer : LE BASSIN - IV - FEMME - Aspects comparés et symboliques
Cliquer : LE BASSIN - V - FEMME - Atlas (1)
Cliquer : ANATOMIE DE LA FEMME (7) - Anatomie préhistorique
Cliquer : ANATOMIE DE LA FEMME (8) - Atlas (2)
Cliquer : ANATOMIE DE LA FEMME (9) - Anatomie du sein et Atlas
Cliquer : ANATOMIE DE LA FEMME (10) - Atlas (3 - 2ème partie)
Cliquer :
ARTICLES EN RELATION / CLINIQUE GYNÉCOLOGIQUE
(En construction)
Cliquer : CLINIQUE SÉNOLOGIQUE
(la partie complète reste à intégrer)
Cliquer :
Cliquer : CLINIQUE DES JAMBES
(la partie complète reste à intégrer)
Cliquer :
Cliquer :
Cliquer :
ARTICLES EN RELATION / PATHOLOGIE
(En construction)
Cliquer : PATHOLOGIE DU SEINS
(la partie complète reste à intégrer)
Cliquer :
Cliquer : PATHOLOGIE DES JAMBES FÉMININES
(la partie complète reste à intégrer)
Cliquer :
Cliquer :
Cliquer :
ANATOMIE ET PHYSIOLOGIE DE L'HOMME
Cliquer : LE BASSIN - VI - LE BASSIN DE L'HOMME
Cliquer : LE BASSIN - VII - LE BASSIN DE L'HOMME - Atlas (1)
Cliquer : LE BASSIN - VIII - LE BASSIN DE L'HOMME - Atlas (2)
Atlas chirurgical - LA CIRCONCISION
LA SEXUALITÉ
Cliquer : SEXUALITÉ - I - Interhistorique
Cliquer : SEXUALITÉ - II
Cliquer : SEXUALITÉ - III - Physiologie
Cliquer : SEXUALITÉ - IV
Cliquer : SEXUALITÉ - V
Cliquer : La contraception - I
Cliquer : Avortement - I
Cliquer : Avortement - II
Cliquer : Avortement - III
TABLES






















/image%2F1099063%2F20240423%2Fob_c190ce_p-1-fig-1-petite.png)
/image%2F1099063%2F20240423%2Fob_1977e4_p-1-fig-1-petite.png)
/image%2F1099063%2F20240421%2Fob_4cb0be_p-1-fig-1-petite.png)
/https%3A%2F%2Fprofilepics.canalblog.com%2Fprofilepics%2F8%2F6%2F866373.jpg)